Этиология
Возбудитель – Rickettsia sibirica был открыт в 1938 г. О.С. Коршуновой. Как и другие возбудители группы пятнистых лихорадок, паразитирует как в цитоплазме, так и в ядре пораженных клеток. В антигенном отношении отличается от других риккетсий этой группы. Содержит в своем составе токсическую субстанцию. Характеризуется свойствами, общими для всех риккетсий. Способна длительно сохраняться во внешней среде при низких температурах (до 3 лет). Хорошо сохраняется в высушенном состоянии. Вирулентность отдельных штаммов существенно различается.
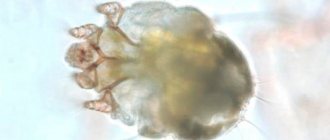
Возбудитель клещевого сыпного тифа
Клещевой сыпной тиф вызывается патогенными микроорганизмами из группы риккетсий. Конкретный их вид – Rickettsia sibirica. Она обладает общими свойствами, характерными для всех представителей риккетсий. Единственное отличие – умеренные вирулентные способности. Поэтому её попадание в организм не вызывает тяжелых проявлений.
По морфологическому строению Rickettsia sibirica представляет собой грамотрицательную палочку с аэробным типом метаболизма. Единственным природным резервуаром для нее является организм грызунов. Иксодовые клещи выполняют роль переносчика инфекции, что обеспечивает её постоянную циркуляцию на определенной территории. Этот вид риккетсий очень устойчив во внешней среде по отношению к действию высоких и низких температур. Разные штаммы могут обладать различными вирулентными и патогенными свойствами, определяя клиническое течение болезни.
В большинстве случаев заболевания Rickettsia sibirica своевременно верифицируется иммунными клетками организма. Её разрушение не вызывает освобождения опасных эндотоксинов. Это позволяет организму самостоятельно справится с патогеном, даже при отсутствии лечения. В результате возникает стойкий иммунитет в виде антител к антигенным компонентам данного вида риккетсий, который остается пожизненно.
Эпидемиология
Заболевание относится к зоонозам с природной очаговостью. Природные очаги выявлены в Приморском, Хабаровском и Красноярском краях, в ряде областей Сибири (Новосибирская, Читинская, Иркутская и др.), а также в Казахстане, Туркмении, Армении, Монголии. Резервуаром риккетсий в природе являются около 30 видов различных грызунов (мыши, хомяки, бурундуки, суслики и пр.). Передача инфекции от грызуна к грызуну осуществляется иксодовыми клещами (Dermacentor nuttalli, D. silvarum и др.). Зараженность клещей в очагах достигает 20% и более. Заболеваемость в зоне обитания клещей колеблется от 71,3 до 317 на 100 000 населения в год. Иммунная прослойка населения в природных очагах колеблется от 30 до 70%. Риккетсии сохраняются в клещах длительное время (до 5 лет), осуществляется трансовариальная передача риккетсий. В передаче инфекции человеку участвуют не только взрослые клещи, но и нимфы. Передача риккетсий от клещей грызунам происходит при кровососании.
Человек инфицируется во время пребывания его в местностях естественного обитания клещей (кустарники, луга и т.д.), при нападении на него инфицированных клещей. Наибольшая активность клещей отмечается в весенне-летнее время (май-июнь), чем и обусловлена сезонность заболеваемости. Заболеваемость носит спорадический характер и встречается преимущественно среди взрослых. Заболевают не только сельские жители, но и выезжающие за город (садовые участки, отдых, рыбалка и т.д.). В последние годы в России ежегодно регистрируют около 1500 заболеваний клещевым риккетсиозом.
Мешочники Ленина
Драматические события развернулись в России. Территорию, подконтрольную советскому правительству, охватила беспрецедентная эпидемия сыпного тифа. Прежде эта болезнь свирепствовала только в зоне боевых действий или в каком-то одном городе. Но сейчас она распространилась повсеместно. Разносили её мешочники. Поскольку Ленин запретил торговать продуктами питания в магазинах и перевозить муку вагонами, снабжение шло только через спекулянтов-частников. Они доезжали до украинской границы или до линии фронта, за которой водились продукты, и там закупали хлеб, муку и крупы. Передвигались мешочники нелегально в товарных вагонах, которые никто не дезинфицировал. Беда в том, что инкубационный период сыпного тифа не менее 5 дней, а за это время больной может уехать очень далеко.
Нарком здравоохранения РСФСР Николай Семашко разъяснял населению роль вши и призывал с ней бороться. Но тем всё и ограничивалось, поскольку российской химической промышленности не стало, а импорт дезинфицирующих средств отсутствовал. Платяных вшей советские граждане издевательски прозвали «семашками». Выражение «словить ядовитую семашку» значило быть покусанным тифозными вшами. Нечем было дезинфицировать и медицинские учреждения. Тифозных клали в коридорах прямо в верхней одежде – то есть в Тунисе дело обстояло лучше. В Москве перезаразились почти все врачи, половина вымерла, особенно пожилые и со слабым сердцем. Население осталось с тифом один на один, и за время гражданской войны переболело 30 миллионов человек.
Патогенез
Воротами инфекции является кожа в месте укуса клеща (редко заражение происходит при втирании риккетсий в кожу или конъюнктиву). На месте внедрения образуется первичный аффект, далее риккетсии продвигаются по лимфатическим путям, обусловливая развитие лимфангоитов и регионарного лимфаденита. Лимфогенно риккетсии проникают в кровь и затем в эндотелий сосудов, вызывая изменения такого же характера, как при эпидемическом сыпном тифе, хотя они значительно менее выражены. В частности, отсутствует некроз сосудистой стенки, редко возникают тромбозы и тромбогеморрагический синдром.
Эндопериваскулит и специфические гранулемы наиболее выражены в коже и значительно в меньшей степени в головном мозге. Аллергическая перестройка более выражена, чем при эпидемическом сыпном тифе. Перенесенное заболевание оставляет стойкий иммунитет, повторных заболеваний не наблюдается.
Эксперимент Мочутковского
Эксперимент произвёл на инфекциониста настолько сильное впечатление, что в 1876 году Мочутковский провёл над собой такой же, но уже с сыпным тифом. Он чуть не умер, заработал миокардит, мигрень и ослабление памяти. И всё же результат был достигнут: клиника тифа налицо, а спирохет в крови нет. Следовательно, настоящий сыпной тиф – гроза любой армии – вызывается чем-то ещё, и это что-то могут переносить насекомые. Какие же? В историческом письме редактору «Летописи врачебной» от 2 (14 по новому стилю) февраля 1878-го Минх предложил исследователям «набрать небольшое число известных насекомых (клопов, блох…), которых легко найти…»
Гипотеза вызвала недоверие: раз оба работают в больнице, могли заразиться от пациентов. Тогда биолог Илья Мечников, по роду деятельности не общавшийся с больными, привил себе возвратный тиф и переболел им (биографы усматривают в этом подвиге замаскированную попытку самоубийства), доказав правоту Минха: кровь заразна.
Симптомы и течение
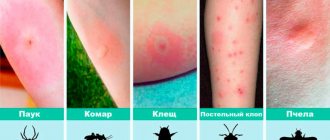
Инкубационный период колеблется от 3 до 7 дней, редко – до 10 дней. Продромальные явления отсутствуют (за исключением первичного аффекта, который развивается вскоре после укуса клеща). Как правило, заболевание начинается остро, с ознобом повышается температура тела, появляется общая слабость, сильная головная боль, боли в мышцах и суставах, нарушается сон и аппетит. Температура тела в первые 2 дня болезни достигает максимума (39-40°С) и далее сохраняется как лихорадка постоянного типа (редко ремитирующего). Длительность лихорадки (без лечения антибиотиками) чаще бывает от 7 до 12 дней, хотя у отдельных больных она затягивается до 2-3 недель. При осмотре больного отмечается нерезко выраженная гиперемия и одутловатость лица. У части больных наблюдается гиперемия слизистой оболочки мягкого неба, язычка, миндалин. Наиболее типичными проявлениями являются первичный аффект и экзантема. При укусе незараженных клещей первичный аффект никогда не развивается, наличие его указывает на начало инфекционного процесса.
Первичный аффект представляет собой участок инфильтрированной умеренно уплотненной кожи, в центре которого виден некроз или небольшая язвочка, покрытая темно-коричневой корочкой. Первичный аффект возвышается над уровнем кожи, зона гиперемии вокруг некротизированного участка или язвочки достигает до 2-3 см в диаметре, но бывают изменения всего 2-3 мм в диаметре, и обнаружить их довольно трудно.
Далеко не все больные отмечают сам факт укуса клеща. Заживление первичного аффекта происходит через 10-20 дней. На месте его может быть пигментация или шелушение кожи. Характерным проявлением болезни является экзантема, которая наблюдается почти у всех больных. Появляется она обычно на 3-5 день, редко на 2 или 6 дни болезни. Вначале она появляется на конечностях, затем на туловище, лице, шее, ягодицах. На стопах и ладонях сыпь наблюдается редко. Сыпь обильная, полиморфная, состоит из розеол, папул и пятен (до 10 мм в диаметре).
Геморрагическое превращение элементов сыпи и появление петехий наблюдается редко. Иногда имеется «подсыпание» новых элементов. Сыпь постепенно исчезает к 12-14 дню от начала болезни. На месте пятен может быть шелушение кожи.
При наличии первичного аффекта обычно удается обнаружить и регионарный лимфаденит. Лимфатические узлы увеличены до 2-2,5 см в диаметре, болезненны при пальпации, не спаяны с кожей и окружающими тканями, нагноения лимфатических узлов не отмечается.
Со стороны сердечно-сосудистой системы отмечается брадикардия, снижение АД, аритмии и изменения сердечной мышцы по данным ЭКГ отмечаются редко. Изменения центральной нервной системы отмечаются у многих больных, но не достигают такой степени, как это бывает при эпидемическом сыпном тифе.
Больных беспокоят сильная головная боль, бессонница, больные заторможены, возбуждение отмечается редко и лишь в начальный период болезни. Очень редко выявляются нерезко выраженные менингеальные симптомы (у 3-5% больных), при исследовании цереброспинальной жидкости цитоз обычно не превышает 30-50 клеток в 1 мкл. Со стороны органов дыхания выраженных изменений нет. Увеличение печени наблюдается у половины больных, селезенка увеличивается реже (у 25% больных), увеличение выражено умеренно. Течение болезни доброкачественное. После снижения температуры до нормы состояние больных быстро улучшается, выздоровление наступает быстро. Осложнений, как правило, не наблюдается. Даже до применения антибиотиков летальность не превышала 0,5%.
Медицинские справочники
Сибирская язва
МКБ-10: A22
Сибирская язва
– острое инфекционное заболевание, вызываемое возбудителем Bac. anthracis из группы зоонозов, характеризующаяся лихорадкой, поражением лимфатического аппарата, интоксикацией.
Исторические данные
Сибирская язва известна человечеству с давних пор. Сохранились древние рукописи, в которых заболевание описано под названием «священный огонь», «персидский огонь». Значительные эпидемические вспышки сибирской язвы отмечены в Европе и Сибири в XVII веке. С.С. Андреевский в опыте самозаражения установил идентичность сибирской язвы человека и животных. Отечественному ветеринарному врачу Ф. Брауэллу принадлежит заслуга открытия возбудителя сибирской язвы в крови умершего человека. Создание учения о сибирской язве тесно связано с именами Р. Коха, Л. Пастера, И.И. Мечникова, Л.С. Ценковского, Н.Ф. Гамалеи. Р. Кох в 1876 г. выделил возбудителя сибирской язвы в чистой культуре, вырастил его на искусственной питательной среде, выявил спорообразование и воспроизвел инфекцию в эксперименте на мышах. Л. Пастер доказал, что возбудитель в виде спор сохраняется в почве многие годы и рекомендовал сжигать трупы больных животных. Он же впервые предложил живую вакцину для специфической профилактики сибирской язвы.
Этиология
Возбудителем сибирской язвы является грамположительная бактерия (Вас. anthracis) довольно крупных размеров (5-8 мкм в длину и 1,5-2 мкм в ширину), с характерными «обрубленными» концами. Аэроб легко образует во внешней среде споры, отличающиеся большой устойчивостью к физико-химическим воздействиям. Сибиреязвенные споры погибают при температуре 120 °С лишь через 2 ч.
Эпидемиология
Источником
сибирской язвы для человека являются больные или павшие от нее животные. Передача возбудителя от животного человеку чаще всего осуществляется контактным путем при непосредственном соприкосновении с больным животным, с зараженным сырьем животного происхождения, с готовой продукцией, почвой. Заражение может осуществляться также алиментарным, трансмиссивным и воздушным путями. Болезнь обычно регистрируется в летне-осенние месяцы, что связано с сезонным подъемом заболеваемости сельскохозяйственных животных. Болеют, в основном, мужчины активного рабочего возраста (20-50 лет), которым чаще, чем женщинам, приходится участвовать в уходе за заболевшими домашними животными, в их убое, разделке туш и т.д.
Патогенез
Отражением прежних представлений о патогенезе сибирской язвы человека является разделение клинических форм сибирской язвы на кожную, кишечную, легочную и септическую. В настоящее время выделяют лишь два клинических варианта болезни: локализованный и генерализованный. К локализованной сибирской язве относят кожную форму. При кожной форме обязательно наличие кожных изменений в месте входных ворот. Генерализованная сибирская язва является следствием поступления возбудителя из лимфатического аппарата в кровь. Входными воротами инфекции является кожа, слизистая оболочка дыхательных путей и изредка – слизистая оболочка желудочно-кишечного тракта. Патогенез сибирской язвы представляется как двустадийный процесс. Вне зависимости от входных ворот инфекции, первая стадия представляет собой локализованное поражение регионарных лимфатических узлов, вторая стадия – генерализацию процесса.
В основе патогенеза лежит действие экзотоксина возбудителя, который состоит, по крайней мере, из трех компонентов или факторов: первого (I) – эдематозного (воспалительного) фактора, второго (ІІ) – протективного (защитного) антигена (РА) и третьего (ІІІ) – летального фактора. Добавление ко II фактору I фактора увеличивает иммуногенные свойства, а добавление III фактора – снижает их. Смесь I и II факторов вызывает увеличение воспалительной реакции и отека за счет увеличения проницаемости капилляров. Смесь II и III факторов усиливает действие летального фактора и приводит к гибели морских свинок, крыс и мышей. Смесь трех факторов сибиреязвенного токсина (I, II, III) оказывает воспалительное и летальное действие.
Человек чаще всего заражается через поврежденную кожу и аэрогенным (ингаляционным) путем. Другие способы заражения редко приводят к заболеванию. В одних случаях болезнь протекает в виде локализованной сибирской язвы и образования кожного карбункула, в других – в виде общей инфекции, завершающейся генерализацией процесса.
При заражении через дыхательные пути, а в отдельных случаях через поврежденную кожу и слизистую оболочку желудочно-кишечного тракта, процесс может сразу развиваться по типу генерализации и протекать весьма остро.
Входными воротами при кожной форме сибирской язвы может явиться любой участок кожи и слизистых оболочек. Можно считать, что кожная форма обусловлена, прежде всего, малой дозой заражающего материала, попадающего на кожу, и поверхностным его внедрением. В месте внедрения возбудителя в кожу развивается сибиреязвенный карбункул
– своеобразное поражение кожи, присущее человеку и представляющее собой очаг серозно-геморрагического воспаления с некрозом, отеком окружающих тканей и регионарным лимфаденитом. В зоне отека проходимость лимфатических сосудов сохраняется полностью как в ранние, так и в поздние сроки развития отека. Это дает возможность заноса возбудителя сибирской язвы из места внедрения подвижными макрофагами по лимфатическим путям в лимфатические узлы, в которых развивается серозное, серозно-геморрагическое или некротически-геморрагическое воспаление. Возбудитель сибирской язвы на некоторое время задерживается в лимфатических узлах, часть его гибнет, а часть, сохранившая жизнеспособность, поступает в общий кровоток. Аэрогенный путь заражения возможен только спорами Вас. аnthracis при переводе их вместе с пылью в воздух (в состоянии аэрозоля). Споры легко могут переводиться в аэрозольное состояние при различных технологических операциях при обработке сухого инфицированного животного сырья: кожи, шерсти, волоса, щетины и т.д. Чем выше концентрация частиц аэрозоля, загруженного спорами, тем большая опасность заражения. Инфицированные частицы аэрозоля оседают обычно на слизистой оболочке трахеи и бронхов, не достигая альвеол. Споры сибиреязвенной палочки на эпителии трахеи и бронхов не прорастают. Значительная часть возбудителя из легких с секреторными выделениями удаляется. Некоторая часть возбудителя захватывается подвижными макрофагами и заносится по лимфатическим путям в регионарные (медиастинальные, трахеальные, бронхиальные) лимфатические узлы, в которых они прорастают и размножаются, что сопровождается воспалительной реакцией лимфатических узлов и их деструкцией. Отсюда разветвленная лимфатическая и кровеносная система позволяет возбудителю быстро и в массивных дозах прорываться в кровяное русло. Этому способствует частично замкнутая лимфатическая система легких, где возбудитель получает неограниченные возможности размножения и поступления в кровь. В начальном периоде генерализации основная масса возбудителя находится, главным образом, в органах, богатых лимфоидной тканью. В последующие часы количество возбудителя резко увеличивается и в других органах. Раньше всего палочки сибирской язвы появляются в легких, поскольку они являются первым тканевым фильтром на пути миграции бактерий из лимфатической системы в кровь. Вторая завершающая стадия патогенеза сопровождается прогрессивно нарастающей токсемией, которая является причиной развития токсикоинфекционного шока, приводящего в конечном итоге к смерти.
Клиническая картина
В соответствии с современными представлениями о патогенезе сибирской язвы, выделяют два клинических варианта сибирской язвы: локализованный и генерализованный. К локализованной сибирской язве относят кожную и висцеральную формы.
Наиболее распространенной формой болезни человека является карбункулезная разновидность кожной формы. Эдематозная, буллезная и эризипелоидная разновидности встречаются относительно редко. Место поражения кожи зависит от профессиональных факторов и бытовых особенностей жизни населения. Наиболее часто поражаются открытые части тела, встречается поражение видимых слизистых оболочек рта, глотки, глаз. Тяжело протекает болезнь при локализации карбункулов в области головы, шеи, слизистых оболочек рта и носа. Не представляют большой редкости множественные карбункулы.
Лихорадка при этом не имеет типичной кривой, нередко она отсутствует. Однако, как и при других инфекционных болезнях, высота лихорадки в определенной степени отражает тяжесть болезни. Не отмечается особых изменений в крови. В равной степени встречается лейкопения, нормоцитоз, лейкоцитоз. Лейкоцитоз, как более постоянное явление, наблюдается лишь у детей.
Инкубационный период при кожных разновидностях сибирской язвы длится 2-14 дней. Болезнь начинается с появления на коже плотного красного зудящего пятнышка, похожего на укус насекомого. В течение суток уплотнение кожи заметно увеличивается в размерах. Зуд усиливается, часто переходит в жжение, иногда появляется боль, а на месте пятнышка развивается пузырек величиной с горошину, наполненный желтой или темной жидкостью. Больные при расчесывании срывают пузырек, и образуется язва с черным дном. С этого времени отмечаются повышение температуры, головная боль, расстройство сна, снижение аппетита. Края язвы с момента вскрытия пузырька начинают припухать, образуя воспалительный валик. С этого момента начинает появляться мягкая припухлость тканей – отек, быстро распространяющийся в окружности. Дно язвы все более и более западает, вдавливается, начинается обильное выделение серозной или серозно-геморрагической жидкости со всей поверхности язвы, а по краям развиваются «дочерние» везикулы с прозрачным содержимым.
В течение суток они вскрываются или подсыхают. Содержимое их становится мутным и все более темным. Новые везикулы отодвигаются к периферии, обусловливают эксцентрический рост язвы, продолжающийся, в среднем, 5-6 дней.
Через сутки язва достигает 8-15 мм в диаметре. С этого времени она приобретает название сибиреязвенного карбункула. Размеры карбункулов колеблются от нескольких миллиметров до десятка сантиметров в поперечнике.
Своеобразие сибиреязвенного карбункула состоит в отсутствии болевого синдрома в зоне некроза. Вне этой зоны кожа сохраняет все виды чувствительности. При наличии у больных нескольких карбункулов какой-либо определенной зависимости их развития друг от друга не отмечается. Расхождение в сроках развития карбункулов может наблюдаться во всех фазах. В ряде случаев при наличии сформированного карбункула развиваются «поздние», вторичные карбункулы. Их появление в другой области тела сопровождается развертыванием всех клинических признаков, наблюдаемых при первичных карбункулах: отек, лимфаденит, а карбункул проходит все фазы развития от пузырька до струпа. При развитии «поздних» карбункулов в непосредственной близости от первичного карбункула увеличения имеющегося отека не наблюдается, хотя новый карбункул проходит все стадии развития. Вторым по частоте после карбункула признаком является отек, который ограничивается обычно одной областью тела и развивается в период увеличения размеров карбункула. В течение 3-5 дней отек остается без изменения, после чего наблюдается обратное развитие. Болезнь протекает тем тяжелее, чем сильнее выражен отек и чем длительнее он сохраняется.
К числу наиболее часто встречающихся симптомов в период выраженных клинических проявлений болезни, помимо карбункула и отека, относится лимфаденит. Увеличение лимфатических узлов не сопровождается болью, ограничиваясь припухлостью и изредка чувствительностью, и отмечается уже в период образования пузырька. Сначала увеличиваются лимфатические узлы, расположенные ближе к карбункулу, а затем и отдаленные. Степень их увеличения не зависит ни от тяжести течения болезни, ни от величины и локализации карбункула, ни от величины отека. Особенностью сибиреязвенного лимфаденита является его медленное обратное развитие.
Нормализация размеров лимфатических узлов наблюдается обычно через 2-4 недели от момента выписки. Однако какого-либо усиления явлений лимфаденита или ухудшения общего состояния при возвращении к профессиональной деятельности у переболевших не наблюдается.
В период наиболее выраженных клинических проявлений в местах с развитой подкожной клетчаткой (веки, передняя и боковые поверхности шеи, передняя поверхность грудной клетки, мошонка) нередко развивается некроз тканей, расположенных на некотором удалении от карбункула, – вторичный некроз. Вначале появляются различной величины пузыри, наполненные прозрачным или кровянистым содержимым. Некротический процесс сопровождается обильным отделением серозной жидкости. Спустя 5-7 дней от момента начала образования пузырей некротические участки сливаются, омертвевшая зона принимает все более темный цвет, отделяясь постепенно от окружающих тканей четкой границей. Иногда в зону вторичного некроза попадает и сам карбункул, которого в дальнейшем в единой некротической массе определить уже невозможно.
Величина карбункула не предопределяет размеров развивающегося вторичного некроза. Чаще всего обширные вторичные некрозы развиваются при небольших по размеру карбункулах, но всегда при тяжело протекающих формах болезни.
Процесс формирования струпа на месте карбункула начинается с прекращения отделения жидкости и подсыхания некротизированных центральных участков и выпавшего фибрина, совпадая по времени с моментом снижения температуры. Центральная поверхность карбункула при этом становится все более темной и бугристой. По мере исчезновения отека струп постепенно начинает приподниматься над окружающей поверхностью кожи. К концу 2-й недели образуется демаркационная зона, края струпа отделяются от кожи и начинают значительно выступать над ее поверхностью, а спустя неделю струп отторгается с образованием гранулирующей язвы с гнойным отделяемым. Ее края несколько возвышаются над поверхностью кожи, воспалены и плотны на ощупь за счет остаточных явлений отека. Постепенно поверхность язвы покрывается гнойной корочкой, толщина которой может постепенно стать такой же, как и у отторгнувшегося струпа. Под гнойной корочкой идут процессы рубцевания и эпителизации. Воспалительные изменения по краям язвы постепенно исчезают, кожа приобретает нормальную окраску, а по мере этих изменений вторичный струп начинает приподниматься над поверхностью кожи.
Отторжение гнойного струпа почти никогда не происходит полностью. Состоящий из относительно рыхлых масс, гнойный струп отторгается небольшими участками по периферии по мере эпителизации поверхности язвы, которая заканчивается в среднем к концу 2-й недели от начала образования гнойного струпа. Вслед за отторжением гнойного струпа и образованием рубца на месте карбункула начинается процесс сокращения рубцовой ткани, клиническое значение которого определяется во многом локализацией карбункула. У небольшой части больных (2%) в период формирования струпа и обратного развития всех клинических явлений болезни на месте наиболее выраженного отека в области щек и шеи может возникнуть инфильтрат. Кожа над ним имеет характер «лимонной корочки». Вторичный инфильтрат совершенно безболезнен, связан с подлежащими тканями. Особенностью его является весьма длительное обратное развитие и отсутствие склонности к нагноению.
Эдематозная разновидность кожной формы сибирской язвы встречается очень редко. Клинической особенностью является развитие отека без наличия видимого карбункула. Течение – тяжелое. В начале болезни в области щек или шеи появляется зуд. В первое время каких-либо изменений кожи отметить не удается, лишь спустя сутки появляется быстро увеличивающийся отек и повышается температура. На 2-е сутки в области век отек принимает яйцевидную или шаровидную форму. Кожа век становится блестящей, напряженной, на поверхности появляются различной величины пузыри, наполненные прозрачной жидкостью, которая свободно просачивается сквозь стенку пузыря. Несколько позднее начинается выделение серозной жидкости и со всей остальной поверхности кожи, на которой появляются различной величины зоны некроза. Спустя 8-10 дней формируются струпы, которые постепенно увеличиваются в размерах, сливаются друг с другом и захватывают всю поверхность верхнего и нижнего века.
Отек при этой форме очень быстро распространяется: захватывает голову, спускается на шею, грудь, спину, верхние конечности, живот вплоть до паховых складок. В области век и на соответствующей стороне лица отек по мере развития принимает все более твердую консистенцию. Кожа становится напряженной, блестящей, часто принимает красноватый или синюшный оттенок. По мере удаления от лица отек становится все более мягким. На шее, передней поверхности груди, животе он имеет студнеобразный характер.
С момента вскрытия пузырьков, с начала некротизации отдельных участков кожи, пораженная область по своему виду уже ничем не отличается от обычного сибиреязвенного карбункула большого размера. Исчезают и клинические особенности эдематозной формы, и в дальнейшем болезнь протекает как типичная карбункулезная разновидность сибирской язвы. Буллезная разновидность встречается так же редко, как и эдематозная. У больных вместо типичного карбункула в месте входных ворот образуются пузыри, наполненные геморрагической жидкостью. Пузыри быстро увеличиваются в размерах. К 5-10-му дню болезни они вскрываются или некротизируются, образуются обширные язвенные поверхности, быстро принимающие характерный для сибиреязвенного карбункула вид. В дальнейшем болезнь протекает так же, как и при карбункулезной разновидности сибирской язвы. Рожистоподобная разновидность встречается наиболее редко. Особенностью ее является развитие большого количества беловатых пузырей различной величины, наполненных прозрачной жидкостью, расположенных на припухшей, покрасневшей но безболезненной коже, которые обычно через 3-4 дня вскрываются после чего остаются множественные язвы различных размеров с синюшным дном и обильным серозным отделяемым. Язвы, как правило, не бывают глубокими и быстро подсыхают. С момента формирования струпа болезнь по своему дальнейшему течению ничем не отличается от типичной карбункулезной разновидности.
Осложнения
Возможно развитие менингоэнцефалита, отёка и набухания головного мозга, желудочно-кишечных кровотечений, пареза кишечника, перитонита. Наиболее опасным осложнением при любой форме заболевания, особенно при генерализованной, является инфекционно-токсический шок с развитием геморрагического отёка лёгких. Указанные осложнения резко ухудшают прогноз заболевания.
Прогноз
Прогноз во многом определяется формой заболевания, в целом является условно неблагоприятным и возможен летальный исход даже при адекватном и своевременном лечении. При отсутствии соответствующего лечения кожной формы летальность составляет 10-20%. При легочной форме заболевания, в зависимости от штамма возбудителя, летальность может превышать 90-95%, даже при соответствующем лечении. Кишечная форма – около 50%. Сибиреязвенный менингит – 90%.
Диагноз
Диагноз ставится на основе клинико-эпидемиологических и лабораторных данных. Лабораторная диагностика включает бактериоскопический и бактериологический методы, а в целях ранней диагностики – иммунофлюоресцентный. Применяют также аллергологическую диагностику сибирской язвы путем внутрикожной пробы с антраксином, дающей положительные результаты после 5-го дня болезни. Материалом для лабораторного исследования является содержимое везикул и карбункулов, а также мокрота, кровь, испражнения и рвотные массы при септической форме. Сибирскую язву различают с сапом, банальными фурункулами и карбункулами, чумой, туляремией, рожей, пневмониями и сепсисом иной этиологии.
Лечение
В основе лечения сибирской язвы, вне зависимости от клинических форм, лежит патогенетическая терапия в сочетании с этиотропной (использование специфического противосибиреязвенного глобулина и антибиотиков). При легком течении болезни суточная доза специфического сибиреязвенного глобулина составляет 20 мл, при среднетяжелой форме – 30-40 мл, при тяжелой – 60 мл, при очень тяжелой – 80 мл. Курсовая доза при очень тяжелой форме в ряде случаев может достигать 450 мл. Однако четкого увеличения эффективности лечения от применения глобулина, по сравнению с противосибиреязвенной сывороткой, нет. Нет также данных, говорящих о каких-либо других преимуществах специфического глобулина, по сравнению с противосибиреязвенной сывороткой.
Наиболее часто для лечения больных сибирской язвой применяют пенициллин в дозе 300000-500000 ЕД 6-8 раз в сутки до получения выраженного клинического эффекта, но не менее 7-8 дней, или полусинтетические пенициллины. При крайне тяжелых формах с септическим компонентом разовую дозу пенициллина увеличивают до 1500000-2000000 ЕД 6-8 раз в сутки. Хороший эффект дают препараты тетрациклинового ряда, стрептомицин, левомицетин, а также препараты группы цефалоспоринов, аминогликозидов, макролидов. Препараты тетрациклинового ряда назначают внутрь по 0,3 г 4 раза в сутки внутримышечно, или внутривенно 3 раза в сутки. Стрептомицин назначается по 0,5 г 2 раза в сутки внутримышечно. Левомицетин дают внутрь по 0,5 г 4 раза в сутки. При применении пенициллина и других антибиотиков клинический эффект в легких случаях наступает спустя 24-48 ч. В первые дни болезни антибиотики не всегда предотвращают увеличение размеров карбункулов, отека и не приводят к быстрому снижению температуры. Отсутствие купирующего действия антибиотиков ограничивает показания к их применению при сибирской язве. Их можно рекомендовать лишь при легком течении болезни, при отсутствии наклонности карбункула к увеличению, незначительном отеке и умеренном повышении температуры. Лучшие результаты дает лечение антибиотиками в сочетании со специфическим глобулином. Однако сочетание специфического противосибиреязвенного глобулина с антибиотиками не оказывает купирующего действия. Тяжелые формы сибирской язвы характеризуются развитием инфекционно-токсического шока, что требует, кроме этиотропной и специфической терапии, проведения интенсивной патогенетической терапии, принятой в настоящее время при выведении больных из инфекционно-токсического шока.
Прогноз
При кожных формах сибирской язвы в настоящее время благоприятен. Современные методы лечения снизили летальность до десятых долей процента. При септической форме прогноз во всех случаях сомнителен, даже при рано начатом и интенсивном лечении.
Профилактика
Наиболее эффективными мерами профилактики сибирской язвы человека являются снижение и ликвидация заболеваемости домашних животных. Профилактические мероприятия предусматривают правильную организацию ветеринарного надзора как за здоровыми, так и за больными животными, проведение профилактической вакцинации домашних животных против сибирской язвы. В случае гибели животных от сибирской язвы, их сжигают или зарывают в могилы в строго отведенных местах. На дно могилы и поверх трупа насыпают негашенную известь слоем 10-15 см.
Продукты питания, полученные от больных сибирской язвой животных, уничтожают, а сырье, например, кожу, шерсть, обезвреживают. Только после этого допускается дальнейшая обработка сырья. Для профилактики сибирской язвы человека в последние годы применяют вакцину СТИ. Вакцинацию людей проводят строго по эпидемиологическим показаниям. Превентивная терапия лиц, контактировавших с больным сибирской язвой животным или заразным материалом, антибиотиками и специфическим глобулином не оправдана, так как дает осложнения. Лица, находившиеся в контакте с больным животным, подлежат активному врачебному наблюдению в течение 2 недель. При подозрении на заболевание сибирской язвой или при первых ее признаках им проводится соответствующая терапия.
Диагноз и дифференциальный диагноз
Эпидемиологические предпосылки (пребывание в эндемичных очагах, сезонность, укусы клещей и др.) и характерная клиническая симптоматика в большинстве случаев позволяют диагностировать заболевание. Наибольшее диагностическое значение имеют первичный аффект, регионарный лимфаденит, обильная полиморфная сыпь, умеренно выраженная лихорадка и доброкачественное течение.
Дифференцировать необходимо от клещевого энцефалита, геморрагической лихорадки с почечным синдромом, брюшного и сыпного тифов, лихорадки цуцугамуши, сифилиса. Иногда в первые дни болезни (до появления сыпи) ставят ошибочный диагноз гриппа (острое начало, лихорадка, головная боль, гиперемия лица), однако отсутствие воспалительных изменений верхних дыхательных путей и появление сыпи позволяют отказаться от диагноза гриппа или ОРЗ.
Эпидемический сыпной тиф и лихорадка цуцугамуши протекают значительно тяжелее с выраженными изменениями центральной нервной системы, с геморрагическим превращением элементов сыпи, что не характерно для клещевого сыпного тифа Северной Азии. При сифилисе отсутствует лихорадка (иногда может быть субфебрильная температура), признаки общей интоксикации, сыпь обильная, полиморфная (розеолы, папулы), сохраняющаяся длительное время без особой динамики. Геморрагическая лихорадка с почечным синдромом отличается выраженным поражением почек, болями в животе, геморрагическим характером сыпи.
Для подтверждения диагноза используют специфические серологические реакции: РСК и РНГА с диагностикумами из риккетсий. Комплементсвязывающие антитела появляются с 5-10 дня болезни, обычно в титрах 1:40-1:80 и в дальнейшем нарастают. После перенесенного заболевания они сохраняются до 1-3 лет (в титрах 1:10-1:20). В последние годы наиболее информативной считается непрямая реакция иммунофлюоресценции.
Патогенез и патологическая анатомия
Проникнув из испражнений зараженной вши через расчес, трещину кожи или место укуса в кровь человека, риккетсии разносятся ею по всему организму. Будучи внутриклеточными паразитами, они поражают эндотелий артериол и капилляров, вызывая здесь развитие характерных гистологических изменений. Наряду с эндоваскулитами и с образованием тромбов наблюдаются деструкция мелких сосудов, стазы и кровоизлияния. Характерны также специфические сыпнотифозные гранулемы – скопления клеток, окружающие мелкий кровеносный сосуд наподобие муфты.
Перечисленные изменения сосудов наблюдаются в различных органах и тканях, но особенно они выражены в продолговатом мозгу и в других отделах центральной нервной системы, включая кору головного мозга. Этим объясняется наличие ряда клинических симптомов со стороны нервной системы, расстройство кровообращения и развитие менингоэнцефалита – факторы, определяющие важнейшие проявления болезни.
Вследствие аналогичных изменений в мелких кровеносных сосудах, питающих узлы симпатической и парасимпатической нервной системы, нарушается ряд вегетативных функций, включая обмен веществ и периферическое кровообращение. Развитием специфического тромбоэндоваскулита и стазов крови в артериолах и капиллярах объясняется образование на коже розеол и петехий, появляющихся с 4-5-го дня болезни.
Все эти нарушения в организме больного усиливаются вследствие специфической интоксикации, вызванной продуктами обмена возбудителей болезни: токсины риккетсии Провачека угнетают деятельность нервной системы и вызывают парез кровеносных сосудов. Под влиянием токсинов возбудителя у больных сыпным тифом дезорганизуется кровообращение в артериолах и капиллярах, что особенно резко выражено в центральной нервной системе.