Этиология
Возбудитель – Rickettsia sibirica был открыт в 1938 г. О.С. Коршуновой. Как и другие возбудители группы пятнистых лихорадок, паразитирует как в цитоплазме, так и в ядре пораженных клеток. В антигенном отношении отличается от других риккетсий этой группы. Содержит в своем составе токсическую субстанцию. Характеризуется свойствами, общими для всех риккетсий. Способна длительно сохраняться во внешней среде при низких температурах (до 3 лет). Хорошо сохраняется в высушенном состоянии. Вирулентность отдельных штаммов существенно различается.
Эпидемиология
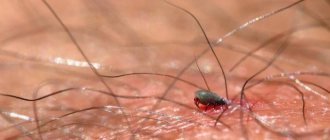
Заболевание относится к зоонозам с природной очаговостью. Природные очаги выявлены в Приморском, Хабаровском и Красноярском краях, в ряде областей Сибири (Новосибирская, Читинская, Иркутская и др.), а также в Казахстане, Туркмении, Армении, Монголии. Резервуаром риккетсий в природе являются около 30 видов различных грызунов (мыши, хомяки, бурундуки, суслики и пр.). Передача инфекции от грызуна к грызуну осуществляется иксодовыми клещами (Dermacentor nuttalli, D. silvarum и др.). Зараженность клещей в очагах достигает 20% и более. Заболеваемость в зоне обитания клещей колеблется от 71,3 до 317 на 100 000 населения в год. Иммунная прослойка населения в природных очагах колеблется от 30 до 70%. Риккетсии сохраняются в клещах длительное время (до 5 лет), осуществляется трансовариальная передача риккетсий. В передаче инфекции человеку участвуют не только взрослые клещи, но и нимфы. Передача риккетсий от клещей грызунам происходит при кровососании.
Человек инфицируется во время пребывания его в местностях естественного обитания клещей (кустарники, луга и т.д.), при нападении на него инфицированных клещей. Наибольшая активность клещей отмечается в весенне-летнее время (май-июнь), чем и обусловлена сезонность заболеваемости. Заболеваемость носит спорадический характер и встречается преимущественно среди взрослых. Заболевают не только сельские жители, но и выезжающие за город (садовые участки, отдых, рыбалка и т.д.). В последние годы в России ежегодно регистрируют около 1500 заболеваний клещевым риккетсиозом.
Североазиатский клещевой риккетсиоз
Североазиатский клещевой риккетсиоз (синонимы: клещевой риккетсиоз Северной Азии, клещевой сыпной тиф Северной Азии, клещевой сыпной тиф) — острая инфекционная болезнь, характеризующаяся наличием первичного аффекта, увеличением и болезненностью регионарных лимфатических узлов, распространённой полиморфной сыпью.
История. Впервые болезнь выявлена в нашей стране в 1934— 1935 годы на Дальнем Востоке советским военным врачом Е. И. Миллем. В 1936—1937 годы её описали Н. И. Антонов и А. Г. Нейштат под названием «дальневосточная сыпная клещевая лихорадка». Дважды, в 1938 и 1940 год, болезнь изучалась экспедицией под руководством М. К. Кронтовской. Наиболее полно клинические, картину Североазиатский клещевой риккетсиоз описали Н. В. Сергеев (1940—1944 год), а затем С. М. Кулагин и Г. И. Феоктистов. Название болезни «клещевой риккетсиоз» дано М. К. Кронтовской в 1940 год
Географическое распространение. Североазиатский клещевой риккетсиоз зарегистрирован в Западной, Центральной и Восточной Сибири, Хабаровском и Приморском краях, некоторых районах Восточного и Северного Казахстана, в Армянской ССР, Туркменской ССР и Монгольской Народной Республике.
Этиология. Возбудитель Североазиатский клещевой риккетсиоз — Rickettsia sibirica Zdrodovskii et Golinevich, 1948; относится к семейство Rickettsiaceae. Риккетсии (смотри полный свод знаний) локализуются в цитоплазме и в ядре клеток. Размеры возбудителя 0,7— 2,5 × 0,3 микрометров; он содержит токсическую субстанцию высокой активности. В природе широко распространены штаммы со сниженной вирулентностью, заражение которыми вызывает бессимптомную инфекцию.
Эпидемиология. Североазиатский клещевой риккетсиоз— природно-очаговый зооноз (смотри полный свод знаний). Источником возбудителя инфекции являются мелкие грызуны — суслики, полевые и лесные мыши, домовые мыши, хомяки, бурундуки, серые крысы, пеструшки, дальневосточные и красно-серые полёвки. Передают возбудителя иксодовые клещи различных видов — Dermacentor nuttali, D. silvarum, D. marginatus и другие, обитающие в степных и луговых кустарниковых зарослях. Человек заражается в результате нападения клещей в природном очаге болезни (смотри полный свод знаний: Природная очаговость); риккетсии передаются со слюной клещей. Спорадическая заболеваемость (0,29—1,8 на 100 тысяч жителей) регистрируется в весенне-летний период, что связано с активностью иксодовых клещей в это время года.
Патогенез и патологическая анатомия. Определяющим в патогенезе болезни является сосудорасширяющее действие токсина риккетсий и паразитирование риккетсий в эндотелии сосудов, что вызывает воспалительные изменения в них; при этом пролиферативные процессы преобладают над деструктивными с развитием эндопериваскулита. Особенность Североазиатский клещевой риккетсиоз состоит в том, что патоморфологические изменения наиболее выражены в сосудах кожи, меньше — в сосудах головного мозга и других органов.
Иммунитет после перенесённой болезни обычно длительный, повторные заболевания не наблюдаются.
Клиническая картина. Инкубационный период колеблется от 2 до 7, чаще 3—6 дней. Продромальные явления отмечаются в течение 1—3 суток в виде недомогания, утомляемости, неопределённых мышечных болей и познабливания. В зависимости от выраженности симптомов болезнь может протекать в лёгкой, среднетяжёлой или тяжёлой форме.
Чаще наблюдается среднетяжёлая форма. Заболевание обычно начинается остро с повышения температуры, появления головной боли, чувства жара с ознобом, потливости, болей во всем теле, в том числе в суставах и мышцах, общей слабости, иногда воспалительных изменений в верхних дыхательных путях, нарушения сна, ухудшения аппетита. Эти симптомы, постепенно нарастая, сохраняются и в течение всего лихорадочного периода (смотри полный свод знаний: Лихорадка). Температура в первые двое суток достигает 39—40° и чаще бывает ремиттирующей; снижается она обычно литически. Длительность лихорадочного периода от 1 до 20 дней, в зависимости от тяжести болезни, обычно 7—10 дней. После нескольких дней снижения температуры возможны повышения её в течение двух — пяти дней, что расценивают как следствие труднодиагностируемых лёгочных осложнений. Лицо больного чаще гиперемировано и несколько одутловато уже со 2— 3-го дня болезни.
Почти постоянно выявляется гиперемия слизистой оболочки мягкого неба, язычка и миндалин, иногда даже с энантемой (смотри полный свод знаний: Сыпи) по краям дужек и у основания язычка.
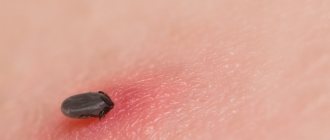
Наиболее постоянными и типичными признаками болезни являются первичный аффект (смотри полный свод знаний: Аффект первичный), возникающий на месте укуса клеща и сопровождающийся региональным лимфаденитом, который выявляется в среднем примерно у 80% больных. Первичный аффект представляет собой плотный болезненный инфильтрат, покрытый коричневой некротической корочкой и окружённый по периферии розовой каёмкой гиперемии. Полиморфная обильная розеолезно-папулезная сыпь на теле появляется на 2—4-й день болезни. Наиболее интенсивна сыпь в области суставов. Высыпание не сопровождается зудом. В первые 1—2 дня обычно высыпают розеолы и реже папулы. Позже розеолы превращаются в папулы и очень редко в петехии.
Нарушения сердечно-сосудистой системы выражаются в рано появляющейся относительной брадикардии, гипотензии и снижении пульсового давления, умеренно выраженном интерстициальном миокардите. Характерны нарушения центральная нервная система Головная боль, обычно диффузная, возникает у всех больных, бывает интенсивной в первые 5—6 дней, нередко сопровождается бессонницей или прерывистым сном. Иногда выявляется менингизм (смотри полный свод знаний) с повышением цитоза в цереброспинальной жидкости (смотри полный свод знаний) до 30—50 лейкоцитов в 1 микролитров (преимущественно лимфоциты) и белка до 0,9 грамм/литров. Наблюдаются катаральные явления верхних дыхательных путей и бронхов, но изменения в лёгких отсутствуют. Снижается аппетит, возможны тошнота и рвота, понос. Язык влажный, слегка обложен белым налётом. Живот мягкий и очень редко болезненный (увеличение мезентериальных узлов). У большинства больных увеличиваются печень и селезёнка. Период выздоровления начинается через 9 —11 дней от начала болезни.
При лёгкой форме лихорадочный период длится до 7 дней, температура не выше 38°, состояние больных удовлетворительное, умеренная сыпь, в основном розеолезная, осложнения отсутствуют.
Для тяжёлой формы, обычно наблюдающейся у пожилых людей, характерна лихорадка длительностью до 20 дней с температурой 39—41° и выше; выражены симптомы поражения центральная нервная система и сердечно-сосудистой системы, обильная папулезная сыпь с наклонностью к геморрагическому превращению элементов.
Иногда отмечается атипичное течение болезни — без первичного аффекта, регионарного лимфаденита или сыпи; возможно стёртое течение, когда клинические, картина недостаточно выражена.
Осложнения редки; встречаются синусит, отит, ларингит, бронхит, пневмонии.
Диагноз основывается на данных эпидемиологические анамнеза (нахождение больного в очаге Североазиатский клещевой риккетсиоз, укусы клещей, сезонность, короткий инкубационный период после укуса клеща) и на клинические, картине. В крови отмечается нормоцитоз и умеренная лейкопения с эозинопенией, нейтропенией и относительным лимфоцитозом. Для подтверждения диагноза используют РСК и реакцию непрямой гемагглютинации (РИГА), которые становятся положительными с 5—7-го дня болезни, реже с 9—11-го дня; титры РСК невысокие — 1 : 40—1 — 160, РНГА — 1 : 800—1 : 3200; РСК остаётся положительной длительное время.
Дифференциальный диагноз проводят с другими риккетсиозами (смотри полный свод знаний), брюшным тифом (смотри полный свод знаний) и паратифами (смотри полный свод знаний), энцефалитами (смотри полный свод знаний), геморрагическим нефрозонефритом (смотри полный свод знаний).
Лечение проводят препаратами тетрациклина.
Прогноз благоприятный даже при тяжёлом течении болезни.
Профилактика. Основным мероприятием является индивидуальная защита людей от нападения клещей: при работе на территории природных очагов Североазиатский клещевой риккетсиоз используются защитная одежда (смотри полный свод знаний: Энцефалит клещевой) и отпугивающие сетки Павловского, импрегнированные репеллентами (смотри полный свод знаний: Защитные сетки); само и взаимоосмотры тела и одежды после каждого посещения мест обитания клещей, удаление присосавшихся клещей, протирание места укуса спиртом или раствором йода.
Специфическая профилактика не разработана.
| Лобан К.М. |
⇐ Перейти на главную страницу сайта ⇐ | ⇑ Вернуться в начало страницы ⇑ | Библиотека Ordo Deus ⇒ ⇒ |
⇐ Себорея | ⇓ Полный свод знаний. Том первый А. ⇓ |
Патогенез
Воротами инфекции является кожа в месте укуса клеща (редко заражение происходит при втирании риккетсий в кожу или конъюнктиву). На месте внедрения образуется первичный аффект, далее риккетсии продвигаются по лимфатическим путям, обусловливая развитие лимфангоитов и регионарного лимфаденита. Лимфогенно риккетсии проникают в кровь и затем в эндотелий сосудов, вызывая изменения такого же характера, как при эпидемическом сыпном тифе, хотя они значительно менее выражены. В частности, отсутствует некроз сосудистой стенки, редко возникают тромбозы и тромбогеморрагический синдром.
Эндопериваскулит и специфические гранулемы наиболее выражены в коже и значительно в меньшей степени в головном мозге. Аллергическая перестройка более выражена, чем при эпидемическом сыпном тифе. Перенесенное заболевание оставляет стойкий иммунитет, повторных заболеваний не наблюдается.
Симптомы и течение
Инкубационный период колеблется от 3 до 7 дней, редко – до 10 дней. Продромальные явления отсутствуют (за исключением первичного аффекта, который развивается вскоре после укуса клеща). Как правило, заболевание начинается остро, с ознобом повышается температура тела, появляется общая слабость, сильная головная боль, боли в мышцах и суставах, нарушается сон и аппетит. Температура тела в первые 2 дня болезни достигает максимума (39-40°С) и далее сохраняется как лихорадка постоянного типа (редко ремитирующего). Длительность лихорадки (без лечения антибиотиками) чаще бывает от 7 до 12 дней, хотя у отдельных больных она затягивается до 2-3 недель. При осмотре больного отмечается нерезко выраженная гиперемия и одутловатость лица. У части больных наблюдается гиперемия слизистой оболочки мягкого неба, язычка, миндалин. Наиболее типичными проявлениями являются первичный аффект и экзантема. При укусе незараженных клещей первичный аффект никогда не развивается, наличие его указывает на начало инфекционного процесса.
Первичный аффект представляет собой участок инфильтрированной умеренно уплотненной кожи, в центре которого виден некроз или небольшая язвочка, покрытая темно-коричневой корочкой. Первичный аффект возвышается над уровнем кожи, зона гиперемии вокруг некротизированного участка или язвочки достигает до 2-3 см в диаметре, но бывают изменения всего 2-3 мм в диаметре, и обнаружить их довольно трудно.
Далеко не все больные отмечают сам факт укуса клеща. Заживление первичного аффекта происходит через 10-20 дней. На месте его может быть пигментация или шелушение кожи. Характерным проявлением болезни является экзантема, которая наблюдается почти у всех больных. Появляется она обычно на 3-5 день, редко на 2 или 6 дни болезни. Вначале она появляется на конечностях, затем на туловище, лице, шее, ягодицах. На стопах и ладонях сыпь наблюдается редко. Сыпь обильная, полиморфная, состоит из розеол, папул и пятен (до 10 мм в диаметре).
Геморрагическое превращение элементов сыпи и появление петехий наблюдается редко. Иногда имеется «подсыпание» новых элементов. Сыпь постепенно исчезает к 12-14 дню от начала болезни. На месте пятен может быть шелушение кожи.
При наличии первичного аффекта обычно удается обнаружить и регионарный лимфаденит. Лимфатические узлы увеличены до 2-2,5 см в диаметре, болезненны при пальпации, не спаяны с кожей и окружающими тканями, нагноения лимфатических узлов не отмечается.
Со стороны сердечно-сосудистой системы отмечается брадикардия, снижение АД, аритмии и изменения сердечной мышцы по данным ЭКГ отмечаются редко. Изменения центральной нервной системы отмечаются у многих больных, но не достигают такой степени, как это бывает при эпидемическом сыпном тифе.
Больных беспокоят сильная головная боль, бессонница, больные заторможены, возбуждение отмечается редко и лишь в начальный период болезни. Очень редко выявляются нерезко выраженные менингеальные симптомы (у 3-5% больных), при исследовании цереброспинальной жидкости цитоз обычно не превышает 30-50 клеток в 1 мкл. Со стороны органов дыхания выраженных изменений нет. Увеличение печени наблюдается у половины больных, селезенка увеличивается реже (у 25% больных), увеличение выражено умеренно. Течение болезни доброкачественное. После снижения температуры до нормы состояние больных быстро улучшается, выздоровление наступает быстро. Осложнений, как правило, не наблюдается. Даже до применения антибиотиков летальность не превышала 0,5%.
Риккетсиоз
Риккетсиозы группы сыпного тифа
Эпидемический (вшивый) сыпной тиф протекает с лихорадкой, интоксикацией, розеолезно-петехиальной сыпью на коже, поражением сосудистой и нервной системы. Инкубационный период занимает от 5 до 21 дня. Риккетсиоз манифестирует с повышения температуры тела и общеинтоксикационных симптомов, которые достигают максимальной выраженности к 3-6-й день заболевания. В этот период отмечается выраженная гиперемия и одутловатость лица, инъекция склер, энантема на мягком небе. Примерно на 5 сутки на коже боковой поверхности груди, живота, сгибательных поверхностях рук появляется яркая характерная розеолезно-петехиальная сыпь. Через неделю сыпь бледнеет, а на 2-3-й неделе от начала заболевания исчезает. Одновременно снижается температура и исчезает интоксикация, однако еще несколько недель сохраняется постинфекционная астения. При тяжелом течении риккетсиоза возникает поражении ЦНС в виде менингита или энцефалита. Осложнения эпидемического сыпного тифа могут включать отит, паротит, пневмонию, миокардит. Болезнь Бриля, или рецидивирующий сыпной тиф, проявляется теми же симптомами, однако менее выраженными.
Эндемический (крысиный или блошиный) сыпной тиф начинается остро и в начальном периоде характеризуется общеинфекционными симптомами (лихорадкой, познабливанием, артралгиями, головной болью). В разгар лихорадочного периода на груди, животе и на конечностях появляется сыпь, имеющая преимущественно розеолезно-папулезный характер. Характерна артериальная гипотония, брадикардия, общая слабость, головокружение. В целом заболевание протекает легче, чем эпидемический сыпной тиф.
Риккетсиозы группы пятнистых клещевых лихорадок
Североазиатский клещевой риккетсиоз, или клещевой сыпной тиф Северной Азии передается через укусы иксодовых клещей. Типичным признаком клещевого риккетсиоза служит первичный аффект – первичная воспалительная реакция кожи в месте проникновения возбудителя. Он представляет собой болезненное уплотнение, окруженное зоной гиперемии и в центре покрытое коричневым струпом. Одновременно с появлением первичного аффекта повышается температура тела, развивается регионарный лимфаденит и интоксикационный синдром. Кожные высыпания появляются на 2-3-й день и представлены полиморфными розеолезно-папулезными элементами, расположенными на туловище и вокруг суставов. Отмечается гиперемия лица и слизистой зева, брадикардия, гипотония, умеренная гепатоспленомегалия. Течение североазиатского клещевого риккетсиоза доброкачественное; обычно к 14 дню заболевания наступает выздоровление.
Марсельская лихорадка также характеризуется наличием первичного аффекта в месте внедрения клеща, лихорадкой, лимфаденитом, пятнисто-папулезной сыпью. Начальные признаки риккетсиоза аналогичны клещевому сыпному тифу Северной Азии. Первичный аффект выглядит как плотный инфильтрат с центральным некрозом, который в дальнейшем изъязвляется и эпителизируется только в периоде реконвалесценции (через 3-4 недели). На фоне лихорадочно-интоксикационных проявлений выражены гиперемия слизистой ротоглотки, боли в горле, конъюнктивит. Отличительным признаком марсельской лихорадки служит сыпь, которая затрагивает не только тело, но также лицо, ладони и подошвы. Обычно сыпь имеет пятнисто-папулезной характер, но может трансформироваться в прыщи («прыщевидная лихорадка») с геморрагическим содержимым. Угасание сыпи постепенное, на ее месте длительно сохраняется пигментация.
Пятнистая лихорадка Скалистых гор относится к риккетсиозам с тяжелым течением. В остром периоде заболевание сопровождается ознобом, сменяющимся жаром; сильной головной и мышечной болью, носовыми кровотечениями. Неврологические изменения включают бессонницу, нарушение сознания (оглушенность, прострацию), судороги, пара- и гемиплегии, нарушения зрения и слуха. Первичный аффект отсутствует. Сыпь при данном виде риккетсиоза обильная, петехиальная, имеет тенденцию к слиянию с образованием больших пятен. Летальность от этого риккетсиоза достигает 7%.
Пароксизмальные риккетсиозы
Пароксизмальные риккетсиозы протекают с рецидивирующими лихорадочными приступами, повторяющимися каждые 5 дней (при волынской лихорадке) или 2-3 дня (при пароксизмальном клещевом риккетсиозе). Во время приступа температура повышается до 39,0–40,5°С, появляются ознобы, оссалгии, миалгии, артралгии, головные боли. Первичный аффект, кожные высыпания и регионарный лимфаденит не являются постоянными спутниками пароксизмальных риккетсиозов и зачастую отсутствуют. Течение лихорадок обычно затяжное, однако доброкачественное.
Диагноз и дифференциальный диагноз
Эпидемиологические предпосылки (пребывание в эндемичных очагах, сезонность, укусы клещей и др.) и характерная клиническая симптоматика в большинстве случаев позволяют диагностировать заболевание. Наибольшее диагностическое значение имеют первичный аффект, регионарный лимфаденит, обильная полиморфная сыпь, умеренно выраженная лихорадка и доброкачественное течение.
Дифференцировать необходимо от клещевого энцефалита, геморрагической лихорадки с почечным синдромом, брюшного и сыпного тифов, лихорадки цуцугамуши, сифилиса. Иногда в первые дни болезни (до появления сыпи) ставят ошибочный диагноз гриппа (острое начало, лихорадка, головная боль, гиперемия лица), однако отсутствие воспалительных изменений верхних дыхательных путей и появление сыпи позволяют отказаться от диагноза гриппа или ОРЗ.
Эпидемический сыпной тиф и лихорадка цуцугамуши протекают значительно тяжелее с выраженными изменениями центральной нервной системы, с геморрагическим превращением элементов сыпи, что не характерно для клещевого сыпного тифа Северной Азии. При сифилисе отсутствует лихорадка (иногда может быть субфебрильная температура), признаки общей интоксикации, сыпь обильная, полиморфная (розеолы, папулы), сохраняющаяся длительное время без особой динамики. Геморрагическая лихорадка с почечным синдромом отличается выраженным поражением почек, болями в животе, геморрагическим характером сыпи.
Для подтверждения диагноза используют специфические серологические реакции: РСК и РНГА с диагностикумами из риккетсий. Комплементсвязывающие антитела появляются с 5-10 дня болезни, обычно в титрах 1:40-1:80 и в дальнейшем нарастают. После перенесенного заболевания они сохраняются до 1-3 лет (в титрах 1:10-1:20). В последние годы наиболее информативной считается непрямая реакция иммунофлюоресценции.
Симптомы болезни
Инкубационный период клещевого риккетсиоза может находиться в пределах от 2 до 7 дней. Болезнь практически всегда развивается остро. На месте укуса клеща появляется болезненность, покраснение, в центре которого виден небольшой инфильтрат с некротической корочкой. Практически одновременно с этим возникают следующие симптомы, выражающие первичный аффект:
- озноб;
- ломота в теле;
- увеличение лимфатических узлов;
- повышение температуры тела до 40 градусов;
- лихорадочное состояние;
- сильная головная боль;
- слабость.
Через 2 -3 дня после начала болезни к перечисленным начальным симптомам присоединяются:
обильная сыпь, покрывающая ладони, подошвы, лицо, туловище;
- тошнота;
- рвота;
- боли в области живота;
- отсутствие аппетита;
- резкое снижение массы тела;
- снижение гемоглобина на 15 %, уменьшение количества эритроцитов и тромбоцитов;
- поражения сердечно-сосудистой системы, связанные с понижением артериального давления, брадикардией, васкулитом;
- поражения нервной системы, проявляющиеся артралгией, миалгией.
Указанное заболевание характеризуется цикличностью.
Первичный аффект начинает обратное развитие примерно с 9-12 дня от начала болезни: происходит снижение температуры, исчезает сыпь, лимфатические узлы приходят в норму.
У детей болезнь протекает в более острой форме, но сравнительно легче, чем у взрослых. Особенно тяжело переносят клещевой риккетсиоз пожилые люди.
По степени тяжести заболевания различают: тяжелую, среднюю и легкую форму. Тяжелую форму характеризует более длительный лихорадочный период, значительная интоксикация организма, температурные величины, достигающие 41 градуса, более выраженная симптоматика со стороны сердечно-сосудистой и нервной системы, могут быть осложнения в виде неврита, миокардита, бронхита, пиелонефрита и др.
Общая клиническая картина клещевого риккетсиоза, из-за многообразия его форм, может различаться и течением болезни, и симптоматикой. Для назначения эффективного лечения очень важна верная диагностика заболевания.